Шаленства: пры якіх адзначаюцца мякчэйшыя прыкметы і, прафілактыка, лячэнне
24.09.2015 | рубрыка: інфармацыя
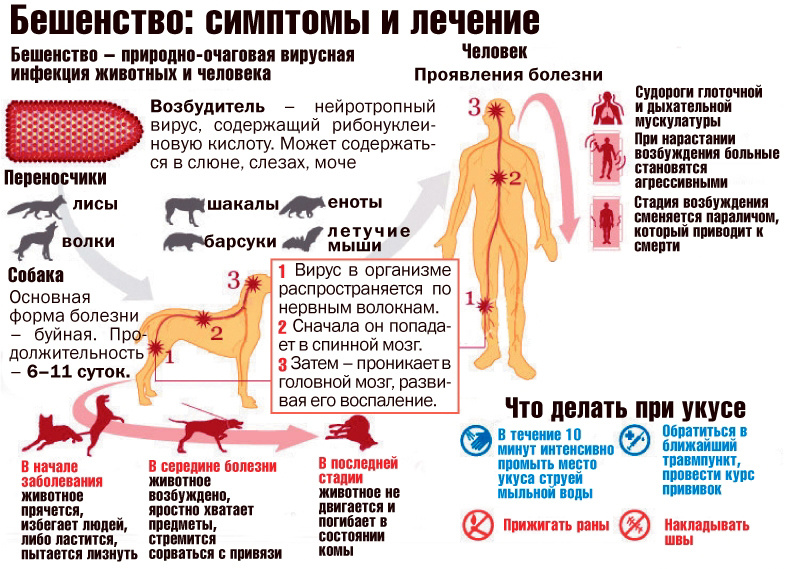
Шаленства (іншыя назвы: шаленства (лацінка. шаленства), састарэлае – гідрафобнасць, водабаязнасць) – вострае інфекцыйнае захворванне, якое ўзнікае пасля ўкусу заражанай жывёлы, працякаючае з цяжкай паразай нервовай сістэмы і якое сканчаецца, як правіла, смяротным зыходам.
Асноўныя факты:
- Шаленства - хвароба, прадухільная з дапамогай вакцын, сустракаецца больш чым у 150 краінах і тэрыторыях.
- У пераважнай большасці выпадкаў смерці людзей ад шаленства крыніцай інфекцыі з'яўляюцца сабакі..
- Ліквідацыя шаленства магчымая шляхам вакцынацыі сабак.
- Штогод ад гэтай інфекцыі паміраюць дзясяткі тысяч чалавек, у асноўным, у Азіі і Афрыцы.
- 40% людзей, якія падвергліся ўкусам меркавана шалёных жывёл - гэта дзеці ва ўзросце да 15 гадоў.
- Неадкладнае прамыванне раны і імунізацыя, зробленая на працягу некалькіх гадзін пасля кантакту з меркавана шалёным жывёлам, могуць прадухіліць развіццё шаленства і смерць.
- Штогод больш 15 мільёнаў людзей у свеце атрымліваюць постэкспазіцыйную вакцынацыю для прадухілення развіцця хваробы; паводле ацэнак, гэта дазваляе штогод прадухіляць сотні тысяч выпадкаў смерці ад шаленства.
Шаленства - гэта інфекцыйная вірусная хвароба, якая пасля з'яўлення клінічных прыкмет амаль заўсёды заканчваецца смяротным зыходам. Больш чым у 99% выпадкаў захворвання людзей вірус шаленства перадаецца хатнімі сабакамі.
Шаленства з'яўляецца забытай хваробай сярод людзей у бедных і ўразлівых супольнасцях, дзе выпадкі смерці рэдка рэгіструюцца, а вакцыны для людзей і імунаглабулін далёка не заўсёды даступныя. Часцей за ўсё гэтая хвароба дзівіць дзяцей ва ўзросце 5-14 гадоў у аддаленых сельскіх супольнасцях.
закліканая прадухіліць з'яўленне паўторных інфарктаў і стабілізаваць яго стан
Ліквідацыя шаленства сярод сабак
Шаленства прадухільна з дапамогай вакцын. Вакцынацыя сабак з'яўляецца найбольш эфектыўнай па кошце стратэгіяй прафілактыкі шаленства ў людзей.. Дзякуючы вакцынацыі сабак можна не толькі знізіць смяротнасць., абумоўленую шаленствам, але і паменшыць запатрабаванні ў ПЭП у якасці кампанента медыцынскай дапамогі, аказваемай пацыентам, пацярпелым ад укусаў сабак.
Профилактическая иммунизация людей
Для предэкспозиционной иммунизации могут быть использованы безопасные и эффективные вакцины. Такая иммунизация рекомендуется для людей, совершающих поездки, особенно в сельские районы, и проводящих много времени на природе, катающихся на велосипедах, живущих в палатках и предпринимающих пешие прогулки, а также для людей, якія адпраўляюцца ў працяглыя паездкі, і людзей, якія пераехалі жыць у раёны са значнай рызыкай экспазіцыі. Перадэкспазіцыйная імунізацыя рэкамендуецца таксама для людзей, якія займаюцца некаторымі відамі дзейнасці высокай рызыкі, напрыклад, лабаранты, якія працуюць з жывымі вірусамі шаленства і іншымі вірусамі, выклікаючымі шаленства (лісавірусамі), і для людзей, прафесійна ці непрафесійна займаюцца такімі відамі дзейнасці, пры якіх магчымы прамы кантакт з лятучымі мышамі, драпежнікамі і іншымі сысунамі ў раёнах, пораженных бешенством. С учетом того, что дети подвергаются повышенному риску инфицирования в связи с тем, что во время игр с животными они могут получать серьезные укусы и могут не сообщать об укусах животных, для дзяцей, живущих в районах высокого риска или посещающих такие районы, может быть предусмотрена иммунизация.
Сімптомы
Инкубационный период бешенства длится обычно 1-3 месяцы, но может варьироваться от менее 1 недели до более одного года. Первоначальными симптомами бешенства являются высокая температура и во многих случаях боль или необычные, необъяснимые ощущения покалывания, пощипывания или жжения (парестезия) в месте раны.
По мере распространения вируса по центральной нервной системе развивается прогрессивное, смертельное воспаление головного и спинного мозга.
Возможно последующее развитие двух форм болезни. У людей с буйным бешенством появляются признаки гиперактивности, возбужденное поведение, гидрофобия и иногда аэрофобия. Через несколько дней наступает смерть в результате кардиореспираторной остановки.
На паралитическое бешенство приходится около 30% всех случаев заболевания людей. Эта форма бешенства протекает менее драматично и обычно дольше, чем буйная форма. Мышцы постепенно парализуются, начиная с места укуса или царапины. Медленно развивается кома и, в конечном итоге, наступает смерть. При паралитической форме бешенства часто ставится неверный диагноз, что способствует занижению данных о болезни.
Дыягностыка
Тестов для диагностирования инфекции бешенства у людей до наступления клинических симптомов не существует, и до тех пор, пока не разовьются особые признаки бешенства, такие как гидрофобия и аэрофобия, постановка клинического диагноза может быть затруднена. Прижизненное и посмертное подтверждение бешенства у людей может осуществляться путем применения различных диагностических методик, направленных на выявление целого вируса, вирусных антигенов или нуклеиновых кислот в инфицированных тканях (мозге, коже, моче или слюне).
Передача инфекции
Инфицирование людей обычно происходит через кожу в результате глубокого укуса или царапины инфицированным животным. Основными носителями и переносчиками бешенства являются собаки. По оценкам, они являются источником инфекции во всех случаях смерти от бешенства, ежегодно происходящих в Азии и Африке.
На Американском континенте источником инфекции в большинстве случаев смерти людей от бешенства являются летучие мыши. Но недавно бешенство летучих мышей стало угрозой для здоровья людей также и в Австралии и Западной Европе. Случаи смерти людей в результате контактов с лисицами, енотами, скунсами, шакалами, мангустами и другими видами хищных животных, являющихся носителями бешенства, происходят очень редко.
Передача инфекции может также произойти в случае, если инфекционный материал, обычно слюна, вступает в прямой контакт со слизистыми оболочками или свежими ранами на коже человека. Передача инфекции от человека человеку при укусе теоретически возможна, но никогда еще не была подтверждена.
В редких случаях бешенством можно заразиться при вдыхании аэрозолей, содержащих вирус, или при трансплантации инфицированного органа. Употребление в пищу сырого мяса или других тканей животных, инфицированных бешенством, не является источником инфекции людей.
Лечение после экспозиции
Постэкспозиционная профилактика (ПЭП) — это лечение человека, пострадавшего от укусов, начатое незамедлительно после воздействия вируса бешенства для предотвращения инфекции бешенства. Она состоит из следующих компонентов:
- мясцовая апрацоўка раны, проведенная как можно скорее после экспозиции;
- курс иммунизации мощной и эффективной вакциной против бешенства, отвечающей рекомендациям ВОЗ;
- при наличии показаний введение противорабического иммуноглобулина.
Благодаря эффективному лечению, начатому вскоре после экспозиции, можно предотвратить наступление симптомов и смертельный исход.
Местная обработка раны
Рекомендуемые процедуры по оказанию первой помощи включают немедленное и тщательное промывание водой раны в течение, как минимум, 15 минут с мылом, моющим средством, повидон-йодом или другими веществами, убивающими вирус бешенства.
Рекомендуемое лечение
ПЭП зависит от типа контакта с животным, у которого подозревается бешенство (см. таблицу).
| стол: Рекомендуемая постэкспозиционная профилактика инфекции бешенства | |||||
|
|
|||||
| Категория контакта с предположительно бешеным животным | Постэкспозиционные меры | ||||
| Категория I – прикосновение к животному или его кормление, облизывание животным неповрежденной кожи (то есть отсутствие экспозиции) | Никакие | ||||
| Категория II – сдавливание при укусе открытых мест кожи, небольшие царапины или ссадины без кровотечений | Немедленная вакцинация и местная обработка раны | ||||
| Категория III – единственный или множественные трансдермальные укусы или царапины, облизывание поврежденной кожи; загрязнение слизистых оболочек слюной при облизывании, контакты с летучими мышами | Немедленная вакцинация и введение антирабического иммуноглобулина; мясцовая апрацоўка раны | ||||
При всех контактах категорий II и III, оцениваемых как контакты, представляющие риск развития бешенства, требуется ПЭП. Такой риск возрастает, калі:
- дзякуючы якім можна было б «вылечыць» дзіця, что кусающее млекопитающее принадлежит виду, являющемуся носителем или переносчиком бешенства;
- животное выглядит больным или ненормально себя ведет;
- рана или слизистая оболочка была загрязнена слюной животного;
- укус не был спровоцирован;
- животное не вакцинировано.